Palestra / San Luis Potosí
La Organización Mundial de la Salud (OMS) declaró emergencia internacional el mpox el 23 de julio de 2022 dado el aumento de casos de la enfermedad. El 11 de mayo de 2023 el organismo dio por terminada la contingencia.
Sin embargo, la rápida propagación de una nueva cepa del virus llevó a la OMS a declarar una vez más al mpox como una emergencia de salud pública internacional.
Pero, ¿qué es, de dónde procede y cómo puede hacer frente el mundo a esta amenaza, que inevitablemente evoca el espectro de pandemias pasadas como la de COVID-19 y la propagación precoz de infecciones por VIH?
A continuación explicamos lo que conviene saber sobre la enfermedad.
¿Qué es el mpox?
Anteriormente conocida como viruela del mono, esta enfermedad vírica puede propagarse entre las personas, principalmente a través del contacto íntimo, y ocasionalmente del medio ambiente a las personas a través de objetos y superficies que hayan sido tocados por una persona infectada con mpox.
Originada en la República Democrática del Congo en 1970, el mpox estaba desatendido en ese país, según la OMS.
«Es hora de actuar con decisión para evitar que la historia se repita», dijo Dimie Ogoina, presidente del Comité de Emergencias del Reglamento Sanitario Internacional, que asesora a la OMS en estos asuntos.
Endémica en África central y occidental, la enfermedad infecciosa provocó posteriormente un brote mundial en 2022, que llevó a la OMS a declarar una emergencia de salud pública en julio al convertirse en un brote multinacional.
Tras una serie de consultas con expertos mundiales, la OMS empezó a utilizar el término «mpox» como sinónimo de viruela del mono.
¿Cuáles son los síntomas?
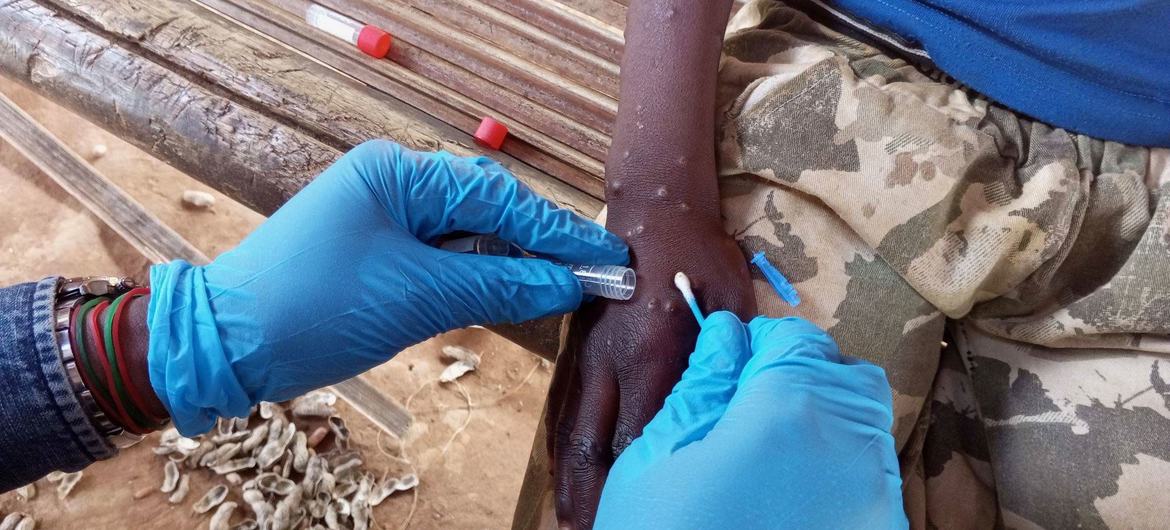
Los síntomas comunes del mpox incluyen una erupción cutánea que dura de dos a cuatro semanas y que puede comenzar con fiebre o ir seguida de fiebre, dolor de cabeza, dolores musculares, dolor de espalda, baja energía e inflamación de los ganglios linfáticos.
La erupción tiene aspecto de ampollas y puede afectar la cara, las palmas de las manos, las plantas de los pies, las regiones inguinales, genital o anal, la boca, la garganta o los ojos. El número de llagas puede oscilar entre uno y varios miles.
Se considera que las personas con mpox son infecciosas al menos hasta que todas sus ampollas han formado costra, las costras se han caído y se ha formado una nueva capa de piel debajo, y todas las lesiones en los ojos y en el cuerpo han cicatrizado. Esto suele llevar de dos a cuatro semanas. Los informes muestran que las personas pueden volver a infectarse después de haber tenido mpox.
Las personas con mpox grave pueden requerir hospitalización, cuidados de apoyo y medicamentos antivirales para reducir la gravedad de las lesiones y acortar el tiempo de recuperación.
¿Cómo se contagia el mpox?
De persona a persona: tocar, mantener relaciones sexuales y hablar o respirar cerca de alguien con mpox puede generar partículas respiratorias infecciosas, pero se necesita más investigación sobre cómo se propaga el virus durante los brotes en diferentes entornos y condiciones, dice la agencia sanitaria de la ONU.
Lo que los científicos sí saben es que el virus también puede persistir durante algún tiempo en la ropa, la ropa de cama, las toallas, los objetos, los aparatos electrónicos y las superficies que han sido tocadas por una persona con mpox. Otra persona que esté en contacto con estos objetos puede infectarse si no se lava las manos antes de tocarse los ojos, la nariz y la boca.
El virus también puede transmitirse al feto durante el embarazo, o durante o después del parto a través del contacto piel con piel. Igualmente, se puede un padre o madre con mpox puede contagiar a un lactante o niño durante un contacto estrecho.
Aunque se han notificado casos de contagio de mpox a través de una persona asintomática, la información sobre si el virus puede transmitirse de una persona infectada antes de que aparezcan los síntomas o después de que se hayan curado las lesiones sigue siendo limitada.
De humanos a animales: Dado que se sabe que muchas especies de animales son susceptibles al virus, existe la posibilidad de que éste se transmita de personas a animales en diferentes entornos.
Las personas con mpox confirmado o sospechoso deben evitar el contacto físico estrecho con animales, incluidos animales domésticos como gatos, perros, hámsters y jerbos, así como ganado y animales salvajes.
De animales a humanos: Una persona que entre en contacto físico con un animal portador del virus, como algunas especies de monos, o con un roedor terrestre, como una ardilla, también puede contraer el mpox. Esta exposición puede producirse por mordeduras o arañazos, o durante actividades como cazar, despellejar, atrapar o preparar una comida. El virus también puede contraerse por comer carne contaminada que no se haya cocinado bien.
¿Puede ser mortal?
Sí para una pequeña minoría. Entre el 0,1% y el 10% de las personas que se han infectado con mpox, han muerto.
Es importante señalar que las tasas de mortalidad en distintos entornos pueden diferir debido a varios factores, como el acceso a la atención sanitaria y la inmunosupresión subyacente, incluso a causa de un VIH no diagnosticado o avanzado, según la OMS.
En la mayoría de los casos, los síntomas del mpox desaparecen por sí solos en unas pocas semanas con cuidados de apoyo, como medicación para el dolor o la fiebre, pero en algunas personas la enfermedad puede ser grave o provocar complicaciones y, en última instancia, la muerte.
Los recién nacidos, los niños, las mujeres embarazadas y las personas con inmunodeficiencias subyacentes, como las causadas por el VIH avanzado, pueden correr un mayor riesgo de padecer la enfermedad y morir.
¿Existe una vacuna?
Sí. La agencia de salud de la ONU recomienda varias vacunas contra el mpox. Sin embargo, no se recomienda la vacunación masiva, que se puso en marcha durante la pandemia mundial COVID-19.
Muchos años de investigación han llevado al desarrollo de vacunas más nuevas y seguras contra la viruela, enfermedad ya erradicada. Algunas de estas vacunas han sido aprobadas en varios países para su uso contra el mpox.
En la actualidad, la OMS recomienda el uso de las vacunas MVA-BN o LC16, o la vacuna ACAM2000 cuando las otras no estén disponibles.
También sugiere que sólo debe considerarse la vacunación de las personas en riesgo de exposición al mpox. Asimismo, los viajeros que puedan estar en riesgo, basándose en una evaluación individual con su profesional sanitario pueden considerar la vacunación.
¿Cómo se puede prevenir el mpox?
Limpiar y desinfectar las superficies u objetos y limpiarse las manos después de tocar superficies u objetos que puedan estar contaminados puede ayudar a prevenir la transmisión.
El riesgo de contraer mpox de los animales puede reducirse evitando el contacto sin protección con animales salvajes, especialmente los enfermos o muertos, incluida su carne y sangre.
En los países donde los animales son portadores del virus, cualquier alimento que contenga partes de animales o carne debe cocinarse bien antes de comerlo.